Jak powszechnie wiadomo, złożona sieć sygnałów stanowiąca system immunologiczny oraz neuroendokrynny, odgrywa zasadniczą rolę w kształtowaniu reakcji zapalnej i immunologicznej przeciwko zagrożeniu środowiskowemu (np. patogeny, czynniki żywieniowe i/lub środowiskowe), która rozwija się w ogólnoustrojową odpowiedz.
Celem jest utrzymywanie homeostazy, dynamicznej równowagi, w której ciągłe zmiany zapewniają optymalne warunki do przetrwania. Wielosektorowa komunikacja gwarantuje utrzymanie homeostazy, a w rezultacie zdrowia. .

Układ odpornościowy, hormonalny oraz ośrodkowy układ nerwowy łączą się ze sobą za pomocą anatomicznych i hormonalno-neuropeptydowych sieci.
Nerwy eferentne układu współczulnego unerwiają pierwotne i wtórne organy limfatyczne; udowodniono, że adrenalina i noradrenalina aktywują oś podwzgórze-przysadka-nadnercza (HPA) i działają na receptory β2-adrenergiczne leukocytów.
Komórki układu odpornościowego posiadają receptory dla wielu hormonów (np. hormon adrenokortykotropowy, prolaktyna, hormon wzrostu (GH), leptyna, glikokortykoidy, estrogeny i testosteron, neuroprzekaźniki i neuropeptydy takie jak VIP, substancja P, norepinefryna, somatostatyna i neuropeptyd Y). Jednocześnie, układ endokrynny i nerwowy posiadają specyficzne receptory dla wywodzących się z układu immunologicznego cytokin.
Zatem zrozumiałe jest to, że funkcje komórek układu odpornościowego mogą być modyfikowane przez hormony neurokrynne i że komórki układu odpornościowego mają zdolność produkowania hormonów ze sprawną odpowiedzią neuroendokrynną. .
Hormony i cytokiny, a w szczególności cytokiny prozapalne i regulujące, są głównymi składnikami tej skoordynowanej kaskady. Ich działanie przekłada się na usprawnienie wrodzonej odporności, kontroli stanu zapalnego ze zwiększeniem efektywności odpowiedzi immunologicznej. W rzeczywistości, ma to początek także w odpowiedzi na działanie patogenu mające na celu przywrócenie homeostazy. Odwrotnie, rozregulowanie tej neuroimmunologicznej reakcji może negatywnie wpłynąć zarówno na reakcję immunologiczną przeciwko patogenom jak i wydajność metaboliczną.
W tym mechanizmie kontroli i równowagi, pojawiają się dowody na kluczową role flory bakteryjnej jelit. Flora bakteryjna jelita ściśle współpracuje z osią podwzgórze-przysadka-nadnercza (HPA) - głównym układem neurokrynnym, który kontroluje różnorodne procesy organizmu w odpowiedzi na stres. Ta zależność ma zasadnicze znaczenie, ponieważ różne zaburzenia osi jelitowo-mózgowej mogą być związane z rozregulowaniem osi HPA i skorelowanego z nią układu odpornościowego.
Aktywacja osi podwzgórze-przysadka-nadnercza i wydzielanie glikokortykosteroidów jest jednym z głównych szlaków neuroendokrynnych, służących do kontroli lokalnego jak i ogólnoustrojowego zapalenia.
Jednakże, prolaktyna i hormon wzrostu (GH) są również zaangażowane w rozwój i efektywność reakcji immunologicznej.Są one sygnałami ułatwiającymi proliferacje, różnicowanie i funkcjonowanie immunokompetentnych komórek przez działanie endo- i parakrynne w odpowiedzi na stymulacje specyficznym antygenem. W istocie, oba hormony, które są identyczne do hormonów gruczołów endokrynnych, są produkowane, magazynowane i wydzielane przez komórki układu odpornościowego.
Biała tkanka tłuszczowa odgrywa zasadniczą rolę w neuroimmunologicznej sieci, łącząc stan odżywienia, metabolizm i balans energii, aby utrzymać homeostazę organizmu. Produkty pierwotnie syntetyzowane w tkance tłuszczowej są znane jako adipokiny, włączając w to czynniki anty- i pro-zapalne takie jak klasyczne cytokiny, ale również specyficzne hormony. Główne hormony, leptyna i adiponektyna, zostały również uznane za istotne czynniki w kaskadzie pomiędzy układem endokrynnym i immunologicznym.
Leptyna nie tylko reguluje spożycie pokarmu i metabolizm, ale także stymuluje wzrost i przetrwanie prekursorów limfoidalnych oraz rozwój komórek T w grasicy. Może również usprawnić odpowiedź Th1 poprzez zwiększenie produkcji IL-2 oraz IFN-ϒ przez komórki T i makrofagi.
Adiponektyna ma postać różnych izoform i jest najbardziej ulegającą ekspresji adipokiną. Adiponektyna o dużej masie cząsteczkowej zachowuje się głównie jako regulator antyzapalny poprzez ograniczenie różnicowania i klasycznej aktywacji makrofagów M1 poprzez negatyw ną regulację cytokin prozapalnych, np. TNF-α i IL-6, działając na receptory 1 adiponektyny. Izoformy o niższej masie cząsteczkowej prawdopodobnie odgrywają rolę prozapalną poprzez wzrost aktywności prozapalnej cząsteczek. (Tong et al., 2011; Gomez et al., 2011) (Rycina 1).
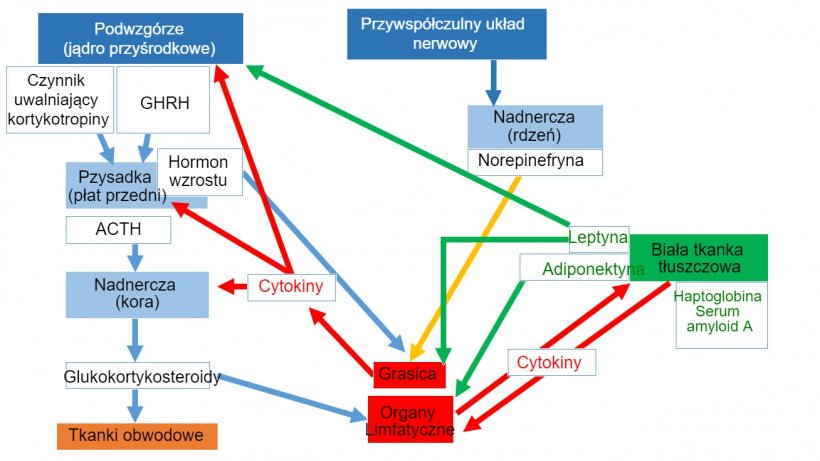
Rys 1. Sieć neuroendoimmunologiczna *ACTH: Hormon adrenokortykotropowy *GHRH: Hormon uwalniający hormon wzrostu
W intensywnym chowie trzody chlewnej wiele czynników stresowych takich jak sposób zarządzania, czynniki środowiskowe oraz żywieniowe, odsadzanie, łączenie w grupy, walki, transport, mogą mieć negatywny wpływ na efektywność reakcji immunologicznej.

Oczywistym jest, że pierwsze tygodnia życia prosiąt będą najbardziej krytycznym momentem, ponieważ rozwój, a zatem i wydajność układu immunologicznego, ulegają stopniowej poprawie. W rzeczywistości, podczas okresu neonatalnego, prosięta są narażone na psychologiczne i fizyczne czynniki stresogenne oraz infekcje, które bezpośrednio mogą wpływać na wydajność układu odpornościowego.
Odsadzenie jest jednym z najbardziej stresujących wydarzeń, które może predysponować do dysfunkcji układu trawiennego oraz odpornościowego i mieć poważny wpływ na zdrowie, wzrost, spożycie pokarmu, szczególnie podczas pierwszego tygodnia po odsadzeniu.
Infekcje są również głównymi przyczynami związanymi ze zmniejszoną wydajnością u zwierząt hodowlanych. Chroniczne lub subkliniczne infekcje mogą negatywnie wpływać na wyniki wzrostu wpływając na oś hormonalną, metabolizm tkanek i wydajność żywienia.
Podczas infekcji, aktywacja osi HPA i wydzielanie glukokortykoidów może wpływać zarówno na jej nasilenie, jak i metabolizm.
Rzeczywiście, niekontrolowany stan zapalny, z potencjalnym uszkodzeniem tkanki, zależy od złożonej interakcji między poziomami glukokortykoidów, ich aktywności obwodowej i głównie od stężenia oraz trwałości cytokin prozapalnych (TNF-α, IL-1β, IL-6, IL -15).
Oś HPA, aktywacja/deregulacja osi GH-insulinopodobnego czynnika wzrostu 1 (IGF1v) oraz zmienne poziomy cytokin mogą wywoływać zmiany metaboliczne. Na początku infekcji/stanu zapalnego kilka zmian metabolicznych (wzrost GH) może wspierać skuteczną wrodzoną odpowiedź immunologiczną (energia przełączana w kierunku aktywacji układu odpornościowego). Następnie dochodzi do wzrostu poziomów GH i IGF-1 powodując supresję osi GH, oporność GH na wątrobę i szkielet oraz hamowanie aktywności IGF-1 w tkankach obwodowych (Soendergaard i wsp., 2017). Ponadto, wysokie poziomy glukokortykoidów i cytokin prozapalnych (IL-1, TNF-α i IL-6) indukują zmniejszenie spożycia pokarmu, ujemny bilans energetyczny z katabolizmem tkankowym, rozpad białek i aminokwasów oraz zmniejszoną biodostępność i wydzielanie oligoelementów (np. Zn i Cu).
Rys. 2. Wpływ stanu zapalnego na wydajność i wzrost.
Tabela 1. Główny sygnał komunikacji immunoneuroendokrynnej
| Hormony | Glukokortykosteroidy |
|
|
Hormon Wzrostu |
|
|
| Leptyna |
|
|
| Adiponektyna |
|
|
| Cytokiny | IL-1, TNFa, IL-6 |
|





















